特別な集団に対するARTの管理 Management of ART
for Special Populations
HIV感染妊婦の管理
ARTは周産期の母子感染予防の重要な要素
妊娠中、分娩、出産を通して適切な予防戦略と介入の実施により、HIVの周産期母子感染率が有意に減少することが研究によって徐々に明らかになっている。
1994年、HIV診療の分野において主要な試験であるPediatric AIDS Clinical Trials Group Study 076により、妊娠中のZDV単剤療法が乳児のHIV感染リスクを67%と大幅に減少することが示された1。
プロトコールは以下の通りであった。
- •ZDVの経口投与は妊娠14~34週の間に開始し、妊娠期間を通して継続した。
- •分娩時にはZDVを静脈内投与した。
- •分娩後6週間、新生児にZDVを経口投与した。
追加の試験により、併用ARTの有効性が示され、HIV感染リスクはさらに2%以下に減少した6。
ARTに関する現行のガイドラインには、妊娠中の多剤併用ARTの使用が周産期の母子感染予防に有効であることが示されている2-5。
ART:抗レトロウイルス療法、ZDV:ジドブジン
参考文献
- Connor EM, Sperling RS, Gelber R, et al. Reduction of maternal-infant transmission of human immunodeficiency virus type 1 with zidovudine treatment. N Engl J Med. 1994;331:1173-1180.
- Panel on treatment of HIV-infected pregnant women and prevention of perinatal transmission. Recommendations for use of antiretroviral drugs in pregnant HIV-1-infected women for maternal health and interventions to reduce perinatal HIV transmission in the United States. Available at https://clinicalinfo.hiv.gov/sites/default/files/guidelines/documents/Perinatal_GL.pdf. December 30, 2021.
Accessed February 24, 2022 - European AIDS Clinical Society. EACS Guidelines, version 11.0. October 2021. Available at: final2021eacsguidelinesv11.0_oct2021.pdf (eacsociety.org)/. Accessed Feb 24, 2022.
- AIDS Clinical Society. EACS Guidelines, version 11.0. October 2021. Available at: https://www.eacsociety.org/files/guidelines-10.1_30032021_1.pdf. Accessed July 12, 2021.
- Saag MS, Benson CA, Gandhi RT, et al. Antiretroviral drugs for treatment and prevention of HIV infection in adults. 2018 recommendations of the International Antiviral Society-USA panel. JAMA. 2020;324(16):1651-1669.
- World Health Organization. Update of recommendations on first- and second-line antiretroviral regimens. Geneva, Switzerland: World Health Organization; 2019 (WHO/CDS/HIV/19.15). Available at: https://apps.who.int/iris/bitstream/handle/10665/325892/WHO-CDS-HIV-19.15-eng.pdf?ua=1. Accessed July 12, 2021.
妊娠中にARTを開始あるいは継続しなければならない
周産期の母子感染リスク減少のため、すべてのHIV感染女性に強力な抗HIV薬レジメンを投与しなければならない1-4。
妊娠第1三半期に受診したHIV感染妊婦には、ARTのリスクとベネフィットについて説明しなければならない。中止するとウイルス学的抑制を維持できなくなる可能性があるため、可能であれば現在のARTレジメンを継続すべきである。ウイルス学的抑制状態の喪失は、HIV感染など、胎児の健康に悪影響を及ぼす可能性がある。
抗HIV薬の経胎盤移行は、HIV母子感染予防の重要な機序であると考えられている。したがって、妊娠中に使用する抗HIV薬レジメンを選択する際には、胎盤通過性の高い抗HIV薬をレジメンの成分として含めなければならない1。
診療のために来院し、抗HIV薬レジメンの投与をすでに受けている妊婦では、そのレジメンが有効で、忍容性が良好であり、催奇形性のある薬剤を含んでいない場合は、同じレジメンを継続すべきである。妊娠中にアタザナビル/コビシスタット、ダルナビル/コビシスタットまたはエルビテグラビル/コビシスタットのレジメンを使用すると、妊娠に関連した生理的変化により血漿中薬物曝露量が低下する。このような薬物曝露量の低下は、妊娠第2および第3三半期におけるウイルス学的失敗のリスク増加に関連する。2剤併用レジメン(ドルテグラビル[DTG]/ラミブジン[3TC]またはDTG/リルピビリン)は継続可能であるが、ウイルス量のモニタリングをより頻繁に(妊娠中は1~2ヵ月ごとに)実施しなければならない1-2。
母親と乳児の937組からなる前向きコホートでは、第1および第3三半期におけるARTの中断は、HIVの周産期の母子感染と独立して関連していた。このコホート内のすべての母親と乳児における周産期の母子感染の総発生率は1.3%であったのに対し、第1および第3三半期にARTを中断した場合の発生率はそれぞれ4.9%および18.2%であった5。
最近では、多施設共同非盲検第IV相試験(NICHD P1081試験)において、ラルテグラビル(RAL)+ジドブジン(ZDV)/3TCとエファビレンツ(EFV)+ZDV/3TCとの比較が行われた。主要評価項目は、分娩時のHIV-1 RNA量<200コピー/mL、分娩前のRALまたはEFVの中止、および母親と乳児におけるグレード3以上の有害事象であった。全体(408例)では、RALによるウイルス学的抑制の達成率が94%であったのに対し、EFVでは84%であった(P=0.001)。分娩まで抗HIV薬投与を受け続けた女性の割合は同程度であった(RAL群 vs EFV群)。両群の有害事象発現率は、女性(30%)、乳児(25%)ともに同程度であった6。
無作為化非盲検実薬対照第III相試験(DolPHIN-2試験)では、妊娠28週以降の女性268例を対象に、DTG+核酸系逆転写酵素阻害剤(NRTI)2剤とEFV+NRTI 2剤を比較した。主要評価項目は、分娩時のHIV-1 RNA量<50コピー/mLであった。治療意図(ITT)解析では、DTGベースのレジメンに無作為に割り付けられた女性の74%が分娩時にウイルス学的抑制を達成していたのに対し、EFVベースのレジメンでは43%であった(P<0.0001)。この傾向は、ベースライン時のウイルス量、CD4陽性細胞数、投与開始時の妊娠週数で層別化したサブグループにおいても一貫していた7。さらに、分娩後72週時のITT解析において、DTG群の方がEFV群よりも、HIV-1 RNA量<50コピー/mLおよびHIV-1 RNA量<1000コピー/mLを迅速に達成した8。最終的に、ウイルス学的失敗は、DTG群2.4%(3例)、EFV群6.4%(8例)に認められた8。
参考文献
- Panel on treatment of HIV-infected pregnant women and prevention of perinatal transmission. Recommendations for use of antiretroviral drugs in pregnant HIV-1-infected women for maternal health and interventions to reduce perinatal HIV transmission in the United States. Available at https://clinicalinfo.hiv.gov/sites/default/files/guidelines/documents/Perinatal_GL.pdf. December 30, 2021.
Accessed February 24, 2022. - European AIDS Clinical Society. EACS Guidelines, version 11.0. October 2021. Available at: final2021eacsguidelinesv11.0_oct2021.pdf (eacsociety.org)/. Accessed Feb 24, 2022.
- Saag MS, Benson CA, Gandhi RT, et al. Antiretroviral drugs for treatment and prevention of HIV infection in adults. 2018 recommendations of the International Antiviral Society-USA panel. JAMA. 2020;324(16):1651-1669.
- World Health Organization. Update of recommendations on first- and second-line antiretroviral regimens. Geneva, Switzerland: World Health Organization; 2019 (WHO/CDS/HIV/19.15). Available at: https://apps.who.int/iris/bitstream/handle/10665/325892/WHO-CDS-HIV-19.15-eng.pdf?ua=1. Accessed July 12, 2021.
- Galli L, Puliti D, Chiappini E, et al. Is the interruption of antiretroviral treatment during pregnancy an additional major risk factor for mother-to-child transmission of HIV type 1? Clin Infect Dis. 2009;48:1310
- Joāo E, Morrison RL Shapiro DE, et al. Raltegravir versus efavirenz in antiretroviral-naïve pregnant women living with HIV (NICHD P1081): an open-label, randomized, controlled, phase 4 trial. Lancet HIV. 2020;7(5):e322-e331.
- Kintu K, Malaba T, Nakibuka J, et al. RCT of Dolutegravir vs Efavirenz-based Therapy Initiated in Late Pregnancy: DolPHIN-2. Lancet HIV. 2020;7(5):e332-e339.
- Malaba TR, Nakatudde I, Kintu K, et al. DoLPHIN2 final results dolutegravir vs efavirenz in later pregnancy to 72w postpartum. CROI 2021. Abstract 175.
HIV感染妊婦のARTレジメンは妊娠していない女性のARTレジメンと同様
米国保健福祉省(US DHHS)と欧州エイズ臨床学会(EACS)は、妊婦に対する推奨レジメンを公表している1,2。
一般的に、NRTI、非核酸系逆転写酵素阻害剤(NNRTI)およびインテグラーゼ阻害剤(INSTI)は容易に胎盤を通過する。プロテアーゼ阻害薬(PI)はタンパク質との結合性が高いため、自由に移行できる非結合型薬物の割合は非常に少ない1。
いずれのガイドラインも、ART投与期間中に妊娠した女性は、ウイルス量が抑制されていて、そのレジメンに催奇形性のある薬剤が含まれていない場合は、現在のレジメンを継続すべきであるとしている。
米国国立衛生研究所(NIH)による資金提供を受け、ボツワナで実施された先天異常に関する観察研究(調査研究)の中間解析では、受胎時におけるDTG曝露により神経管欠損症(NTD)のリスクが増加する可能性があるとの懸念が生じた3。しかし、最新データにより、全体のNTD発生率は、受胎時にDTGに曝露された乳児では0.19%であるのに対し、受胎時にDTGを含まないARTに曝露された乳児では0.11%であることが明らかとなった4。そのため、HIV感染妊婦の治療および周産期の母子感染予防(Treatment of Pregnant Women with HIV Infection and Prevention of Perinatal Transmission)に関するUS DHHSのパネルはガイドラインを更新し、現在は妊娠を望む女性と妊娠中の女性に対する推奨(抗HIV)薬剤の1つとしてDTGを推奨している1。
この中間解析に基づき、EACSは、現時点では妊娠して最初の6週間はDTGの使用を推奨していないが、その後の期間ではDTGを推奨薬剤として含めている。
ARTの開始前には、妊娠検査を行うことが推奨されている。DTGの潜在的リスクとベネフィットについて話し合い、情報に基づく意思決定を可能にする適切なカウンセリングを行うことが重要である。
DTG/ABC/3TC(FDC):DTG/ABC/3TC(多剤混合薬)、BID:1日2回
参考文献
- Panel on treatment of HIV-infected pregnant women and prevention of perinatal transmission. Recommendations for use of antiretroviral drugs in pregnant HIV-1-infected women for maternal health and interventions to reduce perinatal HIV transmission in the United States. Available at https://clinicalinfo.hiv.gov/sites/default/files/guidelines/documents/Perinatal_GL.pdf. December 30, 2021. Accessed February 24, 2022.
- European AIDS Clinical Society. EACS Guidelines, version 11.0. October 2021. Available at: final2021eacsguidelinesv11.0_oct2021.pdf (eacsociety.org)/. Accessed Feb 24, 2022.
- Zash R, Makhema J, Shapiro R. Neural-Tube Defects with Dolutegravir Treatment from the Time of Conception. N Engl J Med. 2018;379(10):979-981.
- Zash R, et al. Update on neural tube defects with antiretroviral exposure in the Tsepamo Study, Botswana. AIDS 2020: 23rd International AIDS Conference Virtual. July 6-10, 2020. Abstract OAXLB0102.
HIV感染妊婦のARTレジメンは妊娠していない女性のARTレジメンと同様
世界保健機関(WHO)および国際エイズ学会-米国(IAS-USA)も妊婦に対する推奨レジメンを公表している1,2。
WHOは以下の者に対して、テノホビルジソプロキシルフマル酸塩(TDF)+3TC(またはエムトリシタビン[FTC])+DTGを推奨している1:
- 1. 効果的な避妊法を使用しており、NTDのリスク増加(受胎時から第1三半期の終わりまで)の可能性について十分に知らされている妊娠可能な女性または青年期の女性
- 2.妊婦、授乳婦および青年期の女性
IAS-USAは、TDF/FTCまたはTDF/3TCのいずれかをバックボーンとして使用することを推奨している。妊娠中はABC/3TCを他のNRTI 2剤のいずれかの代わりに使用してもよいが、データはより限られている。
INSTI 1剤(DTGまたはRAL)、ブーストしたPI 1剤(ATV/リトナビル(r)またはDRV/rのいずれか)、またはNNRTI(EFVまたはRPV)のいずれかを、最適なNRTIバックボーンと併用することが推奨されている。
参考文献
- World Health Organization. Update of recommendations on first- and second-line antiretroviral regimens. Geneva, Switzerland: World Health Organization; 2019 (WHO/CDS/HIV/19.15). Available at: https://apps.who.int/iris/bitstream/handle/10665/325892/WHO-CDS-HIV-19.15-eng.pdf?ua=1. Accessed July 12, 2021.
- Saag MS, Benson CA, Gandhi RT, et al. Antiretroviral drugs for treatment and prevention of HIV infection in adults. 2018 recommendations of the International Antiviral Society-USA panel. JAMA. 2020;324(16):1651-1669.
妊娠中のDTG+FTC/TAFまたはFTC/TDF vs EFV/FTC/TDFの安全性と有効性は同等
第III相IMPAACT 2010試験では、妊娠中にARTを開始した妊娠14~28週のART未経験の女性643例を対象に、DTG+FTC/TAF vs DTG+FTC/TDF vs EFV/FTC/TDFの安全性および有効性を比較した。治験責任医師らは、分娩時のウイルス学的抑制率はDTGベースART群の方がEFV/FTC/TDF群よりも有意に高く、有害な妊娠アウトカムの発現率はDTG+FTC/TAF群の方がDTG+FTC/TDF群またはEFV/FTC/TDF群よりも有意に低く(P<0.05)、母親の週毎の体重増加量は、DTG+FTC/TAF群の方がDTG+FTC/TDF群(P=0.011)またはEFV/FTC/TDF群(P<0.001)よりも有意に大きいと報告した1。産後50週時の解析により、母親のウイルス学的抑制率は高く、いずれの群においても同程度であり、母親および乳児のグレード3以上の有害事象発現率はいずれの群においても同程度であり、体重減少量はEFV/FTC/TDF群の方がDTGベースのレジメンの投与を受けた患者群よりも有意に大きいことが示された2。
参考文献
- Lockman S, Brummel SS, Ziemba L. et al. Efficacy and safety of dolutegravir with emtricitabine and tenofovir alafenamide fumarate or tenofovir disoproxil fumarate, and efavirenz, emtricitabine, and tenofovir disoproxil fumarate HIV antiretroviral therapy regimens started in pregnancy (IMPAACT 2010/VESTED): a multicentre, open-label, randomised, controlled, phase 3 trial. Lancet. 2021;397(10281):1276-1292.
- Chinula L, Brummel S, Ziemba L, et al. Safety/efficacy of DTG vs EFV, TDF vs TAF in pregnancy/postpartum: IMPAACT 2010 Trial. CROI 2021. Abstract 177.
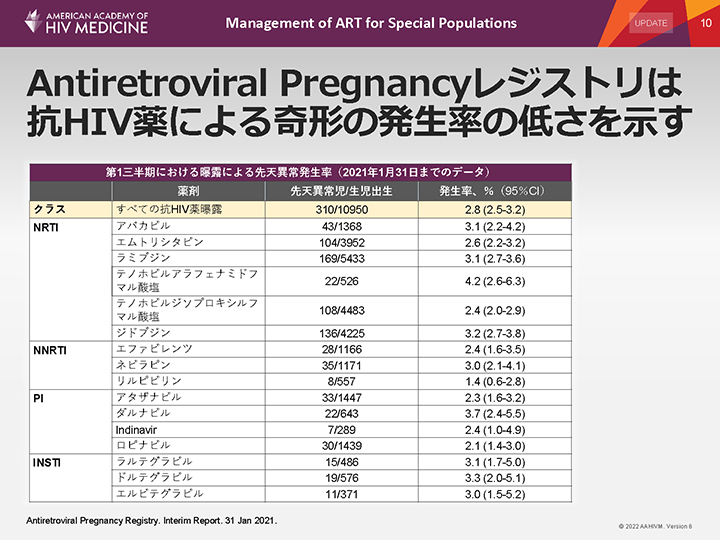
Antiretroviral Pregnancyレジストリは抗HIV薬による奇形の発生率の低さを示す
1989年に設立されたAntiretroviral Pregnancyレジストリ(APR)は、重大な催奇形作用を検出するために、抗HIV薬を服用しているHIV感染妊婦に関するデータを収集している。
登録は任意であり守秘義務があるが、医療提供者は、初回評価時にHIV感染妊婦をこのレジストリに登録するよう強く求められている。
この研究は、観察、曝露登録、追跡調査研究である。
APRは67ヵ国からの報告を受け入れている国際レジストリであり、報告の大部分は米国からのものである。
先天異常発生率を分析に含めるには、分母となる曝露のある例数は200例以上でなければならない。そのため、妊娠の暴露例が200例未満である一部の抗HIV薬に関するデータが含まれていない。一般患者に対して多く使用されているにもかかわらず、インテグラーゼ阻害剤のビクテグラビルが含まれていないのは、その一例である。
2021年6月時点の報告によると、このレジストリでは、第1三半期における曝露による特定の異常の発生率の明らかな増加は認められておらず、共通する原因が示唆されるパターンも認められていない。比較の基準として用いたTexas Birth Defect Registryおよび 米国疾病予防管理センターのBirth Defect Registryで示されている発生率と大きな違いはない。
参考文献
- Antiretroviral Pregnancy Registry Steering Committee. Antiretroviral Pregnancy Registry Interim Report for 1 January 1989 through 31 January 2021. Wilmington, NC: Registry Coordinating Center; 2020. Available from URL:http://apregistry.com/forms/exec-summary.pdf. Accessed July 12, 2021.